Sommaire
- Comprendre la sécurité sociale : histoire, principes et organisation
- Les droits fondamentaux garantis par la protection sociale en France
- Remboursement de soins
- Carte Vitale
- Indemnités arrêt travail
- Compte Ameli
- Les démarches administratives clés à connaître absolument
- La sécurité sociale et les travailleurs indépendants : des règles spécifiques
- Les dispositifs de soutien financier liés à la protection sociale
- Comment optimiser concrètement ses remboursements de sécurité sociale
- L’avenir de la sécurité sociale : réformes, numérique et enjeux
- Questions fréquemment posées
La sécurité sociale est l’un des piliers les plus importants de la vie quotidienne des Français — et pourtant, elle reste pour beaucoup un labyrinthe administratif source de stress et de confusion. Des formulaires incompris, des délais de remboursement qui s’éternisent, une carte Vitale à renouveler sans savoir comment : ces situations, tout le monde les a vécues. Ce guide est là pour changer ça. Concrètement. Ici, pas de jargon inutile ni de raccourcis trompeurs — juste les informations exactes dont vous avez besoin pour gérer vos droits sereinement, étape par étape.
Comprendre la sécurité sociale : histoire, principes et organisation
La sécurité sociale française est née le 4 octobre 1945, portée par une ambition collective extraordinaire : protéger chaque citoyen contre les aléas de la vie. Maladie, accident, vieillesse, maternité — autant de risques que la solidarité nationale s’est engagée à couvrir. Ordonnée par le gouvernement provisoire de la République française, cette création a transformé en profondeur la société et le rapport des individus à leur santé et à leur travail. C’est l’un des acquis sociaux les plus précieux d’Europe.
À sa base, la sécurité sociale repose sur un principe fondamental : la solidarité entre les bien-portants et les malades, entre les actifs et les retraités, entre les jeunes et les personnes âgées. Chacun cotise selon ses moyens, chacun reçoit selon ses besoins. Concrètement, une partie de votre salaire — les cotisations sociales — alimente un pot commun qui finance les prestations pour l’ensemble de la population. Ce mécanisme de mutualisation des risques est ce qui rend le système aussi robuste et universel.
Aujourd’hui, l’Assurance Maladie est la branche la plus connue du régime général de la sécurité sociale. Elle couvre la grande majorité des salariés du secteur privé, mais il existe d’autres régimes : le régime agricole (MSA), le régime des indépendants (anciennement RSI, désormais intégré au régime général), et des régimes spéciaux pour certaines professions comme les cheminots ou les marins. Chaque régime obéit à des règles légèrement différentes, mais tous partagent le même socle de protection.
L’organisation interne est également structurée. La Caisse Nationale d’Assurance Maladie (CNAM) pilote la politique nationale, tandis que les Caisses Primaires d’Assurance Maladie (CPAM) gèrent les relations directes avec les assurés sur le terrain, département par département. Votre CPAM locale est donc votre interlocuteur principal pour toute question relative à vos droits, vos remboursements ou votre situation administrative.
| Branche | Risques couverts | Organisme gestionnaire |
|---|---|---|
| Maladie | Soins, maternité, invalidité, décès | CNAM / CPAM |
| Accidents du travail | Accidents professionnels, maladies professionnelles | CNAM / CPAM |
| Retraite | Pension de vieillesse, réversion | CNAV / CARSAT |
| Famille | Allocations familiales, aides au logement | CNAF / CAF |
| Autonomie | Dépendance, handicap | CNSA |
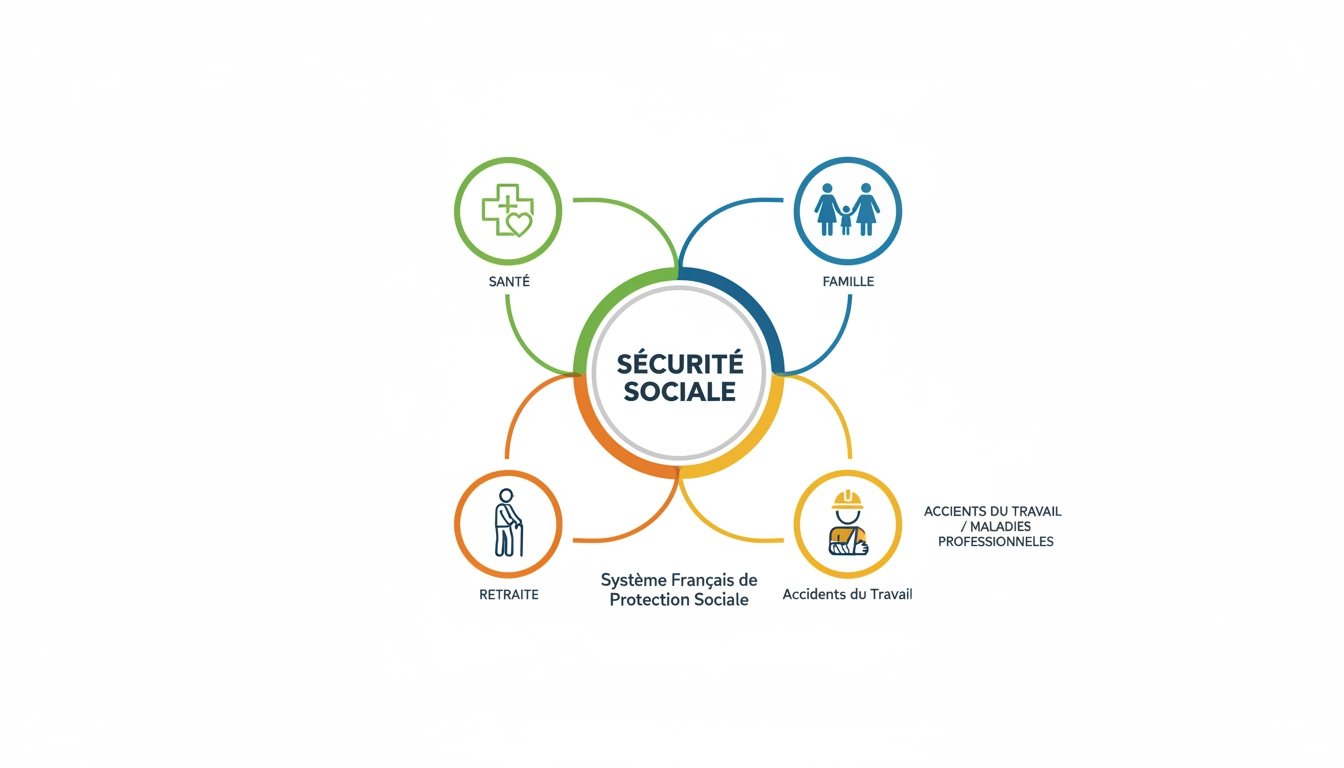
Les droits fondamentaux garantis par la protection sociale en France
Être assuré social en France, ce n’est pas simplement avoir une carte Vitale dans son portefeuille. C’est bénéficier d’un ensemble de droits concrets qui couvrent des dizaines de situations du quotidien. Imaginez : vous tombez malade un lundi matin, incapable de travailler. Votre médecin vous prescrit un arrêt. Sans la sécurité sociale, vous perdriez votre revenu immédiatement. Avec elle, vous percevez des indemnités journalières qui compensent une partie de votre salaire, généralement dès le quatrième jour d’arrêt (sous conditions).
Le droit aux soins est le plus visible. Chaque consultation chez un médecin généraliste, chaque ordonnance, chaque hospitalisation donne lieu à un remboursement partiel ou total selon votre situation. Le taux de base est fixé par la Sécurité sociale, et votre mutuelle complémentaire prend en charge le reste à charge — ce qu’on appelle le ticket modérateur. Pour les personnes dont les revenus sont insuffisants, la Complémentaire Santé Solidaire (CSS) prend tout en charge sans avance de frais.
La maternité est également très bien couverte. Le suivi de grossesse (consultations, échographies, préparation à la naissance), l’accouchement et les soins du nourrisson sont remboursés à 100 % à partir du premier jour du sixième mois de grossesse. Un couple qui attend un enfant et se demande comment financer les consultations prénatales peut souffler : la sécurité sociale couvre l’essentiel. Seules quelques dépenses spécifiques (chambre particulière, actes de confort) restent à votre charge.
Les droits à la retraite s’accumulent tout au long de la vie active. Chaque trimestre travaillé et cotisé s’additionne pour constituer votre droit à pension. La durée de cotisation requise pour une retraite à taux plein varie selon votre génération, mais le principe reste le même : cotiser régulièrement pour percevoir une pension décente. Le suivi de ces droits est désormais accessible en ligne via votre espace personnel sur le site de l’Assurance retraite.
Remboursement de soins
Le remboursement de vos soins médicaux est sans doute la démarche que vous effectuez le plus souvent avec la sécurité sociale. Et pourtant, les règles ne sont pas toujours claires : pourquoi ce médicament est-il remboursé à 15 % quand un autre l’est à 65 % ? Pourquoi faut-il passer par votre médecin traitant pour être bien remboursé ? Ces questions méritent des réponses précises, car une mauvaise compréhension peut vous coûter des dizaines, voire des centaines d’euros par an.
Le mécanisme de base fonctionne ainsi : lorsque vous consultez un médecin ou achetez des médicaments, la sécurité sociale rembourse un pourcentage d’un tarif de référence appelé « base de remboursement ». Pour une consultation chez un généraliste en secteur 1, la base est de 26,50 € et le remboursement est de 70 %, soit 18,55 €. Le reste — appelé ticket modérateur — est à votre charge ou couvert par votre complémentaire santé. La participation forfaitaire de 2 € reste cependant toujours à votre charge personnelle, sans possibilité de remboursement par une mutuelle.
Respecter le parcours de soins coordonnés est essentiel pour maximiser vos remboursements. Concrètement : déclarez un médecin traitant (votre généraliste habituel), consultez-le en premier avant tout spécialiste sauf exceptions (urgences, gynécologue, ophtalmologue, psychiatre pour les moins de 26 ans). Si vous contournez ce parcours et allez directement chez un cardiologue sans ordonnance de votre généraliste, votre taux de remboursement baisse significativement. Ce n’est pas punitif — c’est une incitation à une médecine coordonnée, plus efficace pour votre santé.
Les taux de remboursement selon les actes médicaux
Tous les actes médicaux ne sont pas remboursés au même taux. La sécurité sociale classe les médicaments et les prestations selon leur service médical rendu (SMR). Un médicament jugé très efficace sera remboursé à 65 %, un médicament à efficacité modérée à 30 %, et un produit à faible service médical à 15 %. Les médicaments homéopathiques, eux, ne sont plus remboursés depuis 2021. Connaître ces distinctions vous permet d’anticiper vos dépenses et de choisir vos garanties de mutuelle en conséquence.
Pour les hospitalisations, le remboursement monte à 80 % du tarif journalier de la prestation hospitalière. Le forfait hospitalier journalier (20 € en hôpital public) reste à votre charge. En cas de maladie longue durée (ALD) — diabète, cancer, insuffisance rénale chronique, etc. — les soins liés à cette affection sont remboursés à 100 % dans la limite des tarifs de la sécurité sociale. Une bonne nouvelle pour les patients concernés : les démarches de reconnaissance en ALD se font via votre médecin traitant et votre CPAM.
Carte Vitale
Elle tient dans votre poche, elle pèse quelques grammes, mais elle contient des informations essentielles sur vos droits à la sécurité sociale. La demande ou le renouvellement de votre carte Vitale est une démarche que tout assuré doit maîtriser. Cette carte à puce verte est votre sésame pour accéder aux remboursements sans paperasse : le professionnel de santé lit votre carte, transmet la feuille de soins électroniquement, et la sécurité sociale rembourse directement sur votre compte. Simple, rapide, sans formulaire papier.
La carte Vitale est délivrée à partir de 16 ans. Avant cela, les enfants sont rattachés à la carte de l’un de leurs parents assurés. Lors de votre premier emploi, votre immatriculation à la sécurité sociale génère automatiquement un numéro de sécurité sociale (NIR) à 15 chiffres — ce long numéro inscrit sur votre carte Vitale n’est pas aléatoire : chaque segment encode votre sexe, votre année et mois de naissance, votre département de naissance et un numéro d’ordre unique. Cette immatriculation est gérée par l’INSEE pour les personnes nées en France.
Vous avez perdu votre carte ? Elle a été volée ? Ne paniquez pas. La démarche de remplacement est simple : connectez-vous à votre compte Ameli ou contactez votre CPAM. La nouvelle carte vous sera envoyée par courrier sous quelques semaines. En attendant, vous pouvez utiliser une attestation de droits (disponible sur Ameli) que certains professionnels de santé acceptent. Et attention : si vos informations personnelles ont changé (changement de situation familiale, enfant à charge supplémentaire), pensez à mettre à jour votre carte Vitale dans une borne dédiée, chez votre pharmacien ou médecin — la puce doit être synchronisée avec les données de votre CPAM.
Comment mettre à jour et sécuriser votre carte Vitale
La mise à jour de la carte Vitale est souvent négligée — à tort. Si vous avez eu un enfant, changé de situation professionnelle ou obtenu la reconnaissance d’une ALD, vos droits ont évolué. Mais la carte Vitale, elle, ne se met pas à jour automatiquement : il faut insérer physiquement la carte dans un lecteur compatible (chez votre pharmacien, votre médecin ou dans une borne Ameli) pour synchroniser la puce avec les données de votre assurance maladie. Sans cette mise à jour, votre carte peut afficher des informations obsolètes.
La sécurité des données sur votre carte Vitale est également encadrée. La carte ne contient pas votre dossier médical — contrairement à une idée reçue. Elle stocke uniquement vos informations administratives (identité, numéro de sécurité sociale, droits à la prise en charge). Pour tout ce qui concerne la protection de vos données personnelles de santé, les règles européennes du RGPD s’appliquent pleinement. La Commission Nationale de l’Informatique et des Libertés (CNIL) veille au respect de ces droits et publie régulièrement des recommandations sur l’usage des données de santé.
Indemnités arrêt travail
Un accident domestique, une grippe sévère, une opération chirurgicale imprévue — la vie peut forcer n’importe qui à s’arrêter de travailler. Dans ces moments difficiles, les indemnités journalières versées lors d’un arrêt de travail représentent une bouée financière essentielle. Mais leur calcul, leurs conditions d’attribution et les délais de versement sont souvent mal compris, ce qui peut générer des angoisses inutiles.
Pour bénéficier des indemnités journalières (IJ) de la sécurité sociale, plusieurs conditions doivent être remplies. Il faut d’abord avoir travaillé suffisamment avant l’arrêt : au moins 150 heures dans les 3 mois précédant l’arrêt, ou avoir perçu un salaire équivalent à 1 015 fois le SMIC horaire dans les 6 mois précédant l’arrêt. Votre médecin établit le certificat d’arrêt de travail, que vous devez transmettre à votre CPAM sous 48 heures et à votre employeur. Le délai de carence est de 3 jours : vous n’êtes pas indemnisé les 3 premiers jours d’arrêt (sauf en cas d’accident du travail ou de maladie professionnelle, où il n’y a pas de carence).
Le montant des indemnités journalières est calculé sur la base de votre salaire journalier de référence (SJR), lui-même basé sur vos 3 derniers mois de salaire brut. Le taux est de 50 % du SJR, avec un plafond journalier fixé par décret. Pour un salarié gagnant 2 500 € brut par mois, l’IJ sera d’environ 41 € par jour (sous plafond). Ce montant peut être complété par votre employeur si votre convention collective prévoit un maintien de salaire — renseignez-vous auprès de votre service des ressources humaines ou consultez votre contrat de travail.
Arrêt de travail longue durée : droits et démarches spécifiques
Quand l’arrêt dépasse 6 mois, on parle d’arrêt de longue durée. Les règles changent légèrement. Passé ce seuil, les IJ sont versées à un taux majoré de 66,66 % du SJR si vous avez au moins 3 enfants à charge. Une bonne raison de vérifier régulièrement que votre dossier à la CPAM est complet et à jour. De plus, si l’arrêt se prolonge au-delà d’un an, vous pouvez être convoqué par le médecin-conseil de l’Assurance Maladie pour une évaluation de votre état de santé. Ce contrôle n’est pas une sanction — il vise à adapter votre prise en charge et envisager si nécessaire une reconnaissance en invalidité.
Une erreur fréquente : ne pas transmettre le volet administratif de l’arrêt de travail dans les délais. Si vous dépassez les 48 heures, la CPAM peut appliquer une retenue sur vos indemnités. Prenez l’habitude d’envoyer ce document immédiatement, en recommandé ou via votre compte Ameli. Et si votre médecin prolonge l’arrêt, chaque nouveau certificat doit être transmis dans le même délai.
| Type d’arrêt | Délai de carence | Taux d’indemnisation | Durée maximale |
|---|---|---|---|
| Maladie ordinaire | 3 jours | 50 % du SJR | 360 jours sur 3 ans |
| Accident du travail | Aucun | 60 % puis 80 % du SJR | Jusqu’à guérison |
| Maternité | Aucun | 100 % du SJR (plafonné) | 16 semaines minimum |
| ALD reconnue | 3 jours | 50 % à 66,66 % du SJR | 3 ans renouvelables |
Compte Ameli
Si la sécurité sociale avait une interface numérique intuitive et disponible 24h/24, ce serait le compte Ameli, votre espace personnel en ligne. Lancé progressivement par l’Assurance Maladie, ce portail est devenu incontournable pour gérer la quasi-totalité de vos démarches administratives sans vous déplacer. Fini les files d’attente interminables dans les locaux de la CPAM pour obtenir un simple justificatif.
Créer son compte Ameli est simple. Rendez-vous sur ameli.fr, cliquez sur « Créer mon compte », renseignez votre numéro de sécurité sociale, votre date de naissance et votre adresse e-mail. Vous recevrez un code d’activation par courrier à votre domicile — une mesure de sécurité essentielle pour vérifier votre identité. Une fois connecté, vous accédez à un tableau de bord complet : vos remboursements en temps réel, vos attestations téléchargeables, vos ordonnances enregistrées, les coordonnées de vos professionnels de santé déclarés et bien plus.
Le compte Ameli permet aussi d’effectuer des démarches actives. Vous pouvez déclarer un médecin traitant, signaler un changement de situation (mariage, naissance, déménagement), envoyer des documents justificatifs directement en ligne, et même contacter votre CPAM par messagerie sécurisée pour des questions spécifiques. Cette messagerie est particulièrement utile : vous posez votre question par écrit, vous obtenez une réponse officielle et traçable, sans avoir à rappeler plusieurs fois pour tomber sur le bon interlocuteur.
Les fonctionnalités avancées du compte Ameli à exploiter
Au-delà des fonctions basiques, le compte Ameli cache quelques pépites souvent méconnues. La rubrique « Mes paiements » affiche l’historique complet de vos remboursements des 24 derniers mois — idéal pour vérifier qu’aucune prestation n’a été oubliée ou pour préparer votre déclaration de revenus. Saviez-vous que certains remboursements de frais de santé sont déductibles ou peuvent donner droit à des crédits d’impôt ? Le site impots.gouv.fr détaille ces dispositions fiscales et leur articulation avec les prestations de la sécurité sociale.
L’application Ameli, disponible sur iOS et Android, reprend les mêmes fonctionnalités dans un format adapté au mobile. Pratique pour télécharger votre attestation de droits depuis votre smartphone en salle d’attente, ou pour vérifier un remboursement pendant vos déplacements. Activez les notifications push pour être alerté dès qu’un remboursement est effectué ou qu’un document est disponible dans votre espace.
Schéma des principales démarches accessibles via le compte Ameli
Ce schéma illustre les cinq grandes familles d’actions disponibles directement depuis votre compte Ameli : suivi des remboursements, téléchargement d’attestations, déclaration du médecin traitant, messagerie avec votre CPAM et gestion de la carte Vitale.

Les démarches administratives clés à connaître absolument
Gérer sa sécurité sociale ne se limite pas à présenter sa carte Vitale chez le médecin. Il y a des moments-clés dans la vie où des démarches actives sont indispensables. Un déménagement dans un autre département, par exemple, nécessite de signaler votre nouvelle adresse à votre CPAM actuelle — et si vous changez de département, votre dossier sera transféré à la CPAM de votre nouveau lieu de résidence. Sans ce transfert, vous pourriez rencontrer des délais de remboursement ou des difficultés à joindre votre caisse.
La situation familiale est également un facteur déclencheur de démarches importantes. Naissance d’un enfant, mariage, PACS, divorce, décès d’un conjoint : chaque évolution doit être déclarée pour mettre à jour vos ayants droit et adapter vos droits. Un enfant nouvellement né doit être rattaché à l’assurance maladie d’un parent dans les meilleurs délais — sans quoi ses soins ne seront pas pris en charge. La déclaration se fait directement en ligne via le compte Ameli ou par courrier à votre CPAM.
Les changements de situation professionnelle méritent aussi attention. Passage du statut de salarié à celui d’indépendant, chômage, retraite anticipée : chaque transition implique des droits différents et des interlocuteurs différents. Un indépendant passe désormais par le régime général depuis la suppression du RSI en 2018, mais les règles de calcul des cotisations restent spécifiques. Bien comprendre ces articulations évite les mauvaises surprises, notamment les ruptures de droits lors d’une période de transition professionnelle.
Les erreurs les plus fréquentes à éviter avec la sécurité sociale
La première erreur classique : ne pas déclarer son médecin traitant. Sans médecin traitant déclaré, vos remboursements sont automatiquement réduits dès que vous consultez un spécialiste. Des dizaines d’euros perdus par consultation. La solution tient en cinq minutes sur le compte Ameli ou lors d’une consultation chez le généraliste de votre choix.
Deuxième erreur fréquente : oublier de vérifier ses droits avant de consulter. Si vous avez récemment changé de situation (fin de CDD, départ à l’étranger, sortie du foyer familial), vos droits à la sécurité sociale peuvent avoir expiré. Avant tout rendez-vous médical non urgent, vérifiez votre attestation de droits sur Ameli. Une absence de droits valides peut vous contraindre à payer l’intégralité des soins de votre poche avant d’être éventuellement remboursé rétroactivement.
| Démarche | Délai recommandé | Canal préférentiel | Documents requis |
|---|---|---|---|
| Déclaration médecin traitant | Dès que possible | Compte Ameli / médecin | Carte Vitale |
| Naissance d’un enfant | Dans les 2 semaines | Compte Ameli / CPAM | Acte de naissance |
| Changement d’adresse | Dès le déménagement | Compte Ameli | Justificatif de domicile |
| Arrêt de travail | Dans les 48 heures | Compte Ameli / recommandé | Volet 3 du certificat médical |
| Renouvellement carte Vitale | Dès perte ou expiration | Compte Ameli / CPAM | Pièce d’identité, photo |
La sécurité sociale et les travailleurs indépendants : des règles spécifiques
Depuis le 1er janvier 2018, les travailleurs indépendants ont intégré le régime général de la sécurité sociale, mettant fin à un régime séparé souvent critiqué pour sa complexité et ses délais. Cette intégration a simplifié les démarches pour des millions d’auto-entrepreneurs, d’artisans, de commerçants et de professionnels libéraux. Mais attention : le régime général ne signifie pas exactement les mêmes règles que pour les salariés.
Les cotisations des indépendants sont calculées sur la base de leurs revenus nets professionnels déclarés. Le taux global de cotisation (incluant l’assurance maladie, la retraite, les allocations familiales) varie selon la nature de l’activité. Pour un micro-entrepreneur, le taux de cotisation est simplifié et appliqué directement sur le chiffre d’affaires. C’est pratique pour démarrer, mais il faut avoir conscience que les droits acquis (notamment pour la retraite) seront proportionnels aux cotisations versées — et donc potentiellement plus limités qu’un salarié percevant un salaire équivalent.
En matière d’assurance maladie, les indépendants bénéficient des mêmes remboursements de soins que les salariés. En revanche, les indemnités journalières en cas d’arrêt de travail obéissent à des règles différentes : le délai de carence est de 3 jours pour les arrêts de courte durée, mais les micro-entrepreneurs ne cotisent pas automatiquement au régime d’IJ — cette protection doit être souscrite volontairement. Un auto-entrepreneur qui tombe malade sans avoir souscrit cette option peut se retrouver sans revenu de remplacement. C’est un angle mort que beaucoup découvrent trop tard.
Les professions libérales (médecins, avocats, architectes, notaires) dépendent quant à elles de caisses de retraite spécifiques (CARPIMKO, CIPAV, CNAVPL, etc.) pour leur retraite et prévoyance, tout en étant affiliées à la sécurité sociale pour l’assurance maladie. Cette dualité exige de bien identifier ses caisses de rattachement pour ne manquer aucune démarche et aucun droit.
Les dispositifs de soutien financier liés à la protection sociale
La sécurité sociale, c’est aussi un ensemble de dispositifs d’aide pour les personnes aux revenus modestes ou dans des situations de vulnérabilité. La Complémentaire Santé Solidaire (CSS) est le plus emblématique : elle offre une couverture complémentaire gratuite (ou presque) aux personnes dont les ressources sont inférieures à un certain plafond. Pas d’avance de frais, zéro reste à charge sur les soins du panier 100 % santé — c’est une protection réelle et concrète pour des millions de Français.
L’Aide au Paiement d’une Complémentaire Santé (ACS) a été fusionnée avec la CSS depuis 2019. Résultat : un seul dispositif plus lisible, accessible directement via votre CPAM ou votre compte Ameli. Pour savoir si vous y avez droit, il suffit de déposer une demande accompagnée de vos justificatifs de ressources. La réponse intervient généralement dans un délai de deux semaines.
L’aide médicale de l’État (AME) permet quant à elle aux personnes en situation irrégulière sur le territoire français d’accéder aux soins de santé essentiels. Sous conditions de résidence (3 mois en France) et de ressources, l’AME couvre une large partie des actes médicaux courants. Ce dispositif est géré par les CPAM et représente un filet de sécurité sanitaire important, notamment dans la perspective de la santé publique.
Comment optimiser concrètement ses remboursements de sécurité sociale
Optimiser vos remboursements, ce n’est pas une astuce fiscale ni une démarche complexe. C’est simplement utiliser correctement les règles et les outils existants. Premier réflexe : vérifiez régulièrement vos décomptes de remboursement sur Ameli. Des erreurs surviennent — acte mal codifié, remboursement calculé sur une base erronée. Vous avez deux ans pour contester un remboursement insuffisant auprès de votre CPAM. Passé ce délai, la demande est irrecevable.
Deuxième réflexe d’optimisation : comparer les offres de mutuelle en tenant compte des taux de remboursement réels de la sécurité sociale. Certains assurés choisissent des garanties de mutuelle très élevées pour des actes que la sécu rembourse déjà très bien — et se retrouvent à sur-assurer inutilement. Concentrez vos garanties complémentaires sur les postes réellement coûteux : optique, dentaire, audioprothèse. Ce sont les « trous » historiques du système public.
Troisième levier souvent ignoré : les transports médicaux. Si votre état de santé justifie l’utilisation d’une ambulance, d’un VSL ou d’un taxi conventionné, ces frais sont remboursés par la sécurité sociale — parfois à 100 % en cas d’ALD ou de maternité. La prescription médicale de transport est obligatoire et doit être établie par votre médecin avant le déplacement. Pour les trajets réguliers vers un centre de dialyse ou de chimiothérapie, les frais de transport sont intégralement pris en charge : c’est un droit méconnu qui allège considérablement le budget des patients les plus fragiles.
Quatrième point : tirez profit du dispositif du médecin traitant en toutes circonstances. Certains spécialistes acceptent les patients sans ordonnance du généraliste, mais votre taux de remboursement sera automatiquement réduit hors parcours de soins. Seules les urgences réelles, les accès directs autorisés (gynécologue, ophtalmologue, dermatologue dans certains cas, psychiatre pour les moins de 26 ans) justifient une consultation sans passage préalable par le médecin traitant. Dans tous les autres cas, l’ordonnance de votre généraliste vous garantit le meilleur taux de remboursement possible.

L’avenir de la sécurité sociale : réformes, numérique et enjeux
La sécurité sociale doit se réinventer en permanence pour rester viable face au vieillissement de la population, à l’évolution des pathologies et aux contraintes budgétaires. Les réformes se succèdent depuis les années 1990, cherchant toutes le même équilibre délicat : maintenir un haut niveau de protection tout en maîtrisant les dépenses. Le déficit de la branche maladie reste un sujet récurrent dans les débats politiques français.
La transformation numérique de l’Assurance Maladie est l’une des avancées les plus tangibles de la dernière décennie. La dématérialisation des feuilles de soins, la téléphonie médicale remboursée, les ordonnances numériques en développement, le Dossier Médical Partagé (DMP) accessible depuis Ameli : autant d’outils qui simplifient concrètement la vie des assurés et des professionnels de santé. La téléconsultation, généralisée lors de la crise sanitaire de 2020, est désormais ancrée dans les habitudes et remboursée comme une consultation classique sous conditions.
Les enjeux de financement sont également cruciaux. La sécurité sociale est financée par les cotisations sociales, la CSG (Contribution Sociale Généralisée) et d’autres prélèvements. À long terme, la question de l’équilibre entre recettes et dépenses se pose avec acuité, surtout dans un contexte de hausse des dépenses de santé liées au vieillissement. Les pouvoirs publics explorent différentes pistes : développement de la prévention, amélioration de la pertinence des soins, lutte contre la fraude — qui représente selon les estimations plusieurs milliards d’euros par an.
La sécurité sociale de demain sera probablement plus préventive que curative. Les expérimentations autour du « paiement à la pertinence » (financer les hôpitaux en fonction des résultats de santé obtenus plutôt que du volume d’actes réalisés) illustrent cette tendance. Pour chaque assuré, la bonne attitude reste la même : se tenir informé des évolutions réglementaires, mettre à jour régulièrement ses données administratives et consulter son compte Ameli pour ne rater aucun droit acquis.
Questions fréquemment posées
Comment m’affilier à la sécurité sociale pour la première fois ?
Si vous êtes salarié, votre employeur effectue les démarches d’affiliation lors de votre embauche. Si vous êtes indépendant ou dans une situation particulière, vous devez contacter directement la CPAM de votre département ou effectuer la démarche en ligne via ameli.fr. Vous recevrez ensuite votre numéro de sécurité sociale et votre carte Vitale dans les semaines suivantes.
Quel est le délai moyen pour être remboursé par la sécurité sociale ?
En cas de feuille de soins électronique (télétransmission), le remboursement intervient généralement sous 5 jours ouvrables. Pour les feuilles de soins papier envoyées par courrier, le délai peut aller jusqu’à 20 jours. Pour accélérer vos remboursements, assurez-vous que votre RIB est à jour sur votre compte Ameli et privilégiez les professionnels de santé équipés du système de télétransmission.
Puis-je bénéficier de la sécurité sociale si je suis sans emploi ?
Oui. En France, la Protection Universelle Maladie (PUMA) garantit à toute personne résidant en France de manière stable et régulière un accès à la prise en charge des frais de santé. Que vous soyez demandeur d’emploi, étudiant, retraité ou sans activité, vous avez droit aux remboursements de soins. Les cotisations peuvent être prélevées sur vos ressources si elles dépassent un certain seuil.
Comment contester une décision de la CPAM avec laquelle je ne suis pas d’accord ?
Vous disposez d’un délai de deux mois pour contester une décision de votre CPAM. La première étape est de saisir la Commission de Recours Amiable (CRA) par courrier recommandé. Si la décision de la CRA ne vous satisfait pas, vous pouvez ensuite saisir le Pôle Social du Tribunal Judiciaire de votre département. Conservez toujours une copie de tous vos documents et échanges avec la caisse.
La sécurité sociale prend-elle en charge les soins effectués à l’étranger ?
Cela dépend du pays et des circonstances. Dans les pays de l’Union européenne, la Carte Européenne d’Assurance Maladie (CEAM) vous garantit l’accès aux soins aux mêmes conditions que les ressortissants locaux, avec un remboursement partiel à votre retour en France. Hors UE, une prise en charge est possible mais limitée aux soins urgents imprévus. Il est fortement recommandé de souscrire une assurance voyage complémentaire pour les déplacements hors Europe.

